Митральный стеноз был первым заболеванием, распознанным при помощи эхокардиографии. В подавляющем большинстве случаев причина митрального стеноза — ревматизм. Анатомические проявления митрального стеноза заключаются в частичном сращении комиссур между передней и задней створками и изменениях подклапанного аппарата — укорочении хорд. В результате уменьшается площадь митрального отверстия, что приводит к обструкции диастолического кровотока из левого предсердия в желудочек. При митральном стенозе из-за неполного раскрытия клапана меняется траектория его быстрого двухфазного движения. Эхокардиография позволяет не только поставить диагноз митрального стеноза, но и точно рассчитать площадь митрального отверстия, так что пациент может быть направлен на операцию или баллонную вальвулопластику без предварительной катетеризации сердца. Количественную оценку степени тяжести митрального стеноза можно производить тремя эхокардиографическими методами.
1. М-модальное исследование. При М-модальном исследовании пациента с митральным стенозом видны изменения формы движения митрального клапана, выражающиеся в удлинении времени его раннего прикрытия (рис. 8.1). Можно видеть однонаправленное диастолическое движение кончиков створок митрального клапана. Наклон раннего диастолического прикрытия передней створки митрального клапана (сегмент EF М-модального изображения митрального клапана) позволяет распознать митральный стеноз. Наклон сегмента EF менее чем на 10 мм/с (в норме > 60 мм/с) на фоне задержки дыхания свидетельствует о тяжелом митральном стенозе. В настоящее время этот признак практически не используется, так как это наименее надежный из способов определения тяжести митрального стеноза.
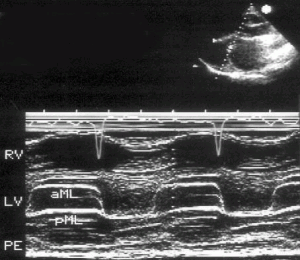
Рисунок 8.1. Критический митральный стеноз, М-модальное исследование: однонаправленное диастолическое движение кончиков створок митрального клапана; наклон диастолического прикрытия передней створки митрального клапана почти отсутствует. RV — правый желудочек, LV — левый желудочек, PE — небольшой выпот в полости перикарда, aML — передняя створка митрального клапана, pML — задняя створка митрального клапана.
2. Двумерное исследование. В норме при исследовании из парастернальной позиции длинной оси левого желудочка передняя створка митрального клапана во время максимального раскрытия клапана в диастолу выглядит продолжением задней стенки аорты, тогда как при митральном стенозе она имеет куполообразное закругление [doming] в сторону задней створки. Кратчайшим расстоянием между клапанами становится расстояние между их кончиками (рис. 8.2). Куполообразное закругление створки возникает из-за увеличения давления на незафиксированную ее часть; аналогией может служить надувание паруса. Площадь митрального отверстия следует измерять в парастернальной позиции короткой оси левого желудочка строго на уровне кончиков створок (рис. 8.3). Этот планиметрический способ оценки тяжести митрального стеноза существенно надежнее М-модального.
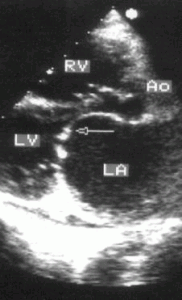
Рисунок 8.2. Митральный стеноз: парастернальная позиция длинной оси левого желудочка, диастола. Куполообразное выбухание передней створки митрального клапана (стрелка). LA — левое предсердие, RV — правый желудочек, LV — левый желудочек, Ao — восходящий отдел аорты.
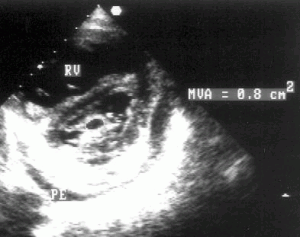
Рисунок 8.3. Митральный стеноз: парастернальная позиция короткой оси левого желудочка на уровне митрального клапана, диастола. Планиметрическое измерение площади митрального отверстия. RV — правый желудочек (расширенный), PE — небольшое количество жидкости в полости перикарда, MVA — площадь митрального отверстия.
3. Допплеровские исследования трансмитрального кровотока (рис. 8.4). При митральном стенозе максимальная скорость раннего трансмитрального кровотока увеличена до 1,6—2,0 м/с (норма — до 1 м/с). По максимальной скорости рассчитывают максимальный диастолический градиент давления между предсердием и желудочком. Для расчета площади митрального отверстия исследуют изменения этого градиента: вычисляют время полуспада градиента давления (T1/2), т. е. время, за которое максимальный градиент снижается вдвое. Поскольку градиент давления пропорционален квадрату скорости кровотока (ΔP=4V²), время его полуспада эквивалентно времени, за который максимальная скорость снижается в √2 (ок. 1,4) раз.
Работами Hatle было эмпирически установлено, что время полуспада градиента давления, равное 220 мс, соответствует площади митрального отверстия 1 см2 [96]. Измерение площади митрального отверстия (MVA) производится в постоянно-волновом режиме из апикального доступа по формуле: [Площадь отверстия митрального клапана (MVA, см²)] = 220/T1/2.


Рисунок 8.4. Два случая митрального стеноза: критический стеноз (А) и стеноз небольшой степени выраженности (В). Постоянно-волновое допплеровское исследование, апикальный доступ. Измерение площади митрального отверстия основано на вычислении времени полуспада трансмитрального градиента давления. Чем быстрее падает скорость диастолического трансмитрального кровотока при митральном стенозе, тем больше площадь митрального отверстия. MVA — площадь митрального отверстия.
Из всех трех названных методов допплеровский наиболее надежен, и ему следует отдавать предпочтение перед М-модальным и двумерным определением площади митрального отверстия. В табл. 10 приведен перечень измерений, которые необходимо произвести при допплеровском исследовании пациента с митральным стенозом.
| Таблица 10. Параметры, определяемые при допплеровском исследовании пациента с митральным стенозом |
| Позиции и измерения
Максимальная скорость и наилучшего качества спектр диастолического кровотока через митральный клапан в 4-камерной позиции из апикального доступа в постоянно-волновом режиме |
| Расчетные параметры
1. Максимальный градиент давления между левым предсердием и желудочком 2. Время полуспада градиента давления (T1/2) 3. Площадь отверстия митрального клапана (MVA, см2) = 220/T1/2 |
Цветное допплеровское сканирование позволяет видеть область ускорения кровотока в месте сужения митрального отверстия (так называемая, vena contracta) и направление диастолических потоков в левом желудочке. Цветное сканирование позволяет точнее определить пространственную ориентацию стенотической струи, что помогает установить ультразвуковой луч параллельно потоку во время постоянно-волнового исследования при эксцентрическом направлении струи.
Нужно помнить, что время полуспада градиента давления зависит не только от площади митрального отверстия, но и от сердечного выброса, давления в левом предсердии, податливости левого желудочка. Использование допплеровского метода измерения площади митрального отверстия может привести к недооценке тяжести митрального стеноза при кардиомиопатии или выраженной аортальной регургитации, так как эти состояния сопровождаются быстрым увеличением диастолического давления левого желудочка и, следовательно, быстрым падением скорости трансмитрального кровотока. Неправильный результат измерения площади митрального отверстия может дать атриовентрикулярная блокада 1-й степени, мерцательная аритмия при высокой частоте сокращений желудочков или выраженной ее вариабельности. Иногда трудно решить, какой комплекс диастолического трансмитрального кровотока взять за основу для вычисления площади митрального отверстия при мерцательной аритмии. Мы рекомендуем использовать комплексы, соответствующие самому большому интервалу RR (равному по крайней мере 1000 мс) на мониторном отведении электрокардиограммы. Еще одним источником ошибок при измерении площади митрального отверстия может быть нелинейность снижения скорости диастолического трансмитрального кровотока (рис. 8.5). В этом случае тоже трудно решить, какую часть допплеровского спектра выбрать для измерений. Hatle [95] рекомендует измерять часть спектра, соответствующую большему времени полуспада градиента давления (и, соответственно, меньшей площади митрального отверстия).

Рисунок 8.5. Митральный стеноз: постоянно-волновое допплеровское исследование из апикального доступа. Нелинейность нисходящей части допплеровского спектра стенотической струи — возможный источник ошибок при допплеровском определении площади митрального отверстия. На рисунке приведены возможные варианты расчета площади митрального отверстия; при катетеризации сердца площадь митрального отверстия оказалась равной 0,7 см2.
Косвенные методы оценки тяжести митрального стеноза включают определение степени укорочения хорд, выраженности кальциноза створок митрального клапана, степени увеличения левого предсердия, изменения объемов левого желудочка (т. е. степени его недонаполнения) и исследование правых отделов сердца. Изучая размеры правых отделов сердца и давление в легочной артерии (по градиенту трикуспидальной регургитации), можно в каждом отдельном случае судить о последствиях митрального стеноза и о риске операции.
