Ишемия миокарда вызывает локальные нарушения сократимости ЛЖ, нарушения глобальной диастолической и систолической функции ЛЖ. При хронической ишемической болезни сердца наибольшее прогностическое значение имеют два фактора: выраженность поражения коронарных артерий и глобальная систолическая функция левого желудочка. При трансторакальном эхокардиографическом исследовании можно судить о коронарной анатомии, как правило, только косвенным образом: лишь у небольшого числа пациентов визуализируются проксимальные участки коронарных артерий (рис. 2.7, 5.8). С недавнего времени для визуализации коронарных артерий и изучения коронарного кровотока начали применять чреспищеводное исследование [252, 254] (рис. 17.5, 17.6, 17.7). Однако этот метод пока не получил широкого практического применения для изучения коронарной анатомии. О методах оценки глобальной сократимости ЛЖ говорилось выше. Эхокардиографическое исследование, проведенное в покое, строго говоря, — не метод диагностики ишемической болезни сердца. О применении эхокардиографии в сочетании с нагрузочными пробами речь пойдет ниже, в главе «Стресс-эхокардиография».
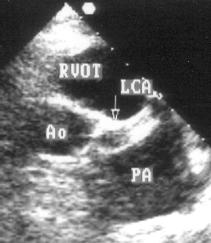
Рисунок 5.8. Аневризматическое расширение ствола левой коронарной артерии: парастернальная короткая ось на уровне аортального клапана. Ao — корень аорты, LCA — ствол левой коронарной артерии, PA — легочная артерия, RVOT — выносящий тракт правого желудочка.
Несмотря на упомянутые ограничения, эхокардиографическое исследование в покое, дает ценную информацию при ишемической болезни сердца. Боль в грудной клетке может быть сердечного или несердечного происхождения. Распознавание ишемии миокарда в качестве причины боли в грудной клетке имеет принципиальное значение для дальнейшего ведения пациентов как при амбулаторном исследовании, так и при поступлении их в блок интенсивной терапии. Отсутствие нарушений локальной сократимости ЛЖ во время болей в грудной клетке практически исключает ишемию или инфаркт миокарда в качестве причины болей (при хорошей визуализации сердца).
Локальную сократимость ЛЖ оценивают при двумерном эхокардиографическом исследовании, проводимом из различных позиций: чаще всего это парастернальные позиции длинной оси ЛЖ и короткой оси на уровне митрального клапана и апикальные позиции двух- и четырехкамерного сердца (рис. 4.2). Для визуализации задне-базальных отделов ЛЖ применяется также апикальная позиция четырехкамерного сердца с отклонением плоскости сканирования книзу (рис. 2.12). При оценке локальной сократимости ЛЖ необходимо визуализировать как можно лучше эндокард в исследуемой области. Для принятия решения о том, нарушена локальная сократимость ЛЖ или не нарушена, следует учитывать как движение миокарда исследуемой области, так и степень его утолщения. Кроме того, следует сравнивать локальную сократимость различных сегментов ЛЖ, исследовать эхо-структуру ткани миокарда в исследуемой области. Нельзя полагаться только на оценку движения миокарда: нарушения внутрижелудочковой проводимости, синдром предвозбуждения желудочков, электростимуляция правого желудочка сопровождаются асинхронным сокращением различных сегментов ЛЖ, поэтому эти состояния затрудняют оценку локальной сократимости ЛЖ. Затрудняет ее и парадоксальное движение межжелудочковой перегородки, наблюдаемое, например, при объемной перегрузке правого желудочка. Нарушения локальной сократимости ЛЖ описывают в следующих терминах: гипокинезия, акинезия, дискинезия. Гипокинезия означает снижение амплитуды движения и утолщения миокарда исследуемой области, акинезия — отсутствие движения и утолщения, дискинезия — движение исследуемого участка ЛЖ в направлении, противоположном нормальному. Термин «асинергия» означает неодновременное сокращение различных сегментов; асинергию ЛЖ нельзя отождествлять с нарушениями его локальной сократимости.
Для описания выявленных нарушений локальной сократимости ЛЖ и количественного их выражения прибегают к делению миокарда на сегментов. Американская кардиологическая ассоциация рекомендует деление миокарда ЛЖ на 16 сегментов (рис. 15.2). Чтобы рассчитать индекс нарушения локальной сократимости, сократимость каждого сегмента оценивают в баллах: нормальная сократимость — 1 балл, гипокинезия — 2, акинезии — 3, дискинезии — 4. Сегменты, недостаточно четко визуализированные, не учитывают. Сумму баллов затем делят на общее число исследованных сегментов.
Причиной нарушений локальной сократимости ЛЖ при ишемической болезни сердца может быть: острый инфаркт миокарда, постинфарктный кардиосклероз, преходящая ишемия миокарда, постоянно действующая ишемия жизнеспособного миокарда («гибернирующий миокард»). На нарушениях локальной сократимости ЛЖ неишемической природы мы здесь не будем останавливаться. Скажем только, что кардиомиопатии неишемического генеза часто сопровождаются неравномерным поражением различных участков миокарда ЛЖ, так что судить с уверенностью об ишемической природе кардиомиопатии только на основании обнаружения зон гипо- и акинезии не следует.
Сократимость некоторых сегментов ЛЖ страдает чаще других. Нарушения локальной сократимости в бассейнах правой и левой коронарных артерий обнаруживаются при эхокардиографическом исследовании с примерно одинаковой частотой. Окклюзия правой коронарной артерии, как правило, приводит к нарушениям локальной сократимости в области задне-диафрагмальной стенки ЛЖ. Нарушения локальной сократимости передне-перегородочно-верхушечной локализации типичны для инфаркта (ишемии) в бассейне левой коронарной артерии.
